1. Par slimību, anatomiskā uzbūve, funkcijas
Melanoma ir nopietna ļaundabīga ādas saslimšana. Agrīni atklājot un savlaicīgi ārstējot, tai ir laba prognoze, taču tā ir ādas onkoloģiska saslimšana, kas visbiežāk metastazē un kļūst par iemeslu cilvēka bojāejai.
Melanomas attīstībā ļoti liela nozīme ir indivīda ģenētiskiem faktoriem un apkārtējās vides apstākļiem (pakļautība UV stariem). Īpaši aktuāla ir cilvēka pakļautība UV stariem tieši bērnu vecumā.
Melanoma attīstās no melanocītiem (šūnas, kas piešķir ādai brūno krāsu), kas sāk nekontrolēti augt.
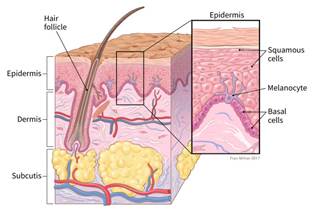
Melanomu mēdz dēvēt arī par maligno melanomu vai ādas melanomu. Lielākā daļa melanomas ļaundabīgās šūnas joprojām spēj sintezēt melanīnu (viela, kas ādai piešķir brūno nokrāsu) un tādēļ melanomas parasti ir brūnas vai melnas. Bet dažas melanomas ir zaudējušas spēju sintezēt melanīnu, tās var būt rozā, ādas krāsā vai baltas.
Melanomas var attīstīties jebkurā ādas rajonā, bet visbiežāk tās parādās uz krūšu kurvja vīriešiem un uz kājām sievietēm. Kakls un seja ir otrs biežākais rajons.
Tumšādainiem cilvēkiem melanomas attīstības risks ir mazāks, bet viņiem melanomas biežāk veidojas uz plaukstām, pēdām, zem nagiem.
Vairums (> 90%) melanomu attīstās ādā un ievērojami retāk – acī, gļotādās, centrālā nervu sistēmā vai apzarnī. Visās minētās vietās atrodami melanocīti, šūnas no kurām spēj attīstīties melanoma. Primāra melanoma līdz 80% gadījumu var attīstīties kā jauns veidojums (de novo) pilnīgi veselā ādā vai 20% gadījumu uz iepriekšēja pigmentēta veidojuma fona, saulei atklātās un saulei neatklātās ķermeņa daļās.
Pastāv ievērojamas atšķirības un arī slimības gaitas prognoze starp agrīnu melanomu un izplatītu (metastazējošu) melanomu.
Melanoma ir audzējs, kas pamatā novērojams vecumā pēc 50 gadiem. Bet pēdējos gados melanoma tiek diagnosticēta gados arvien jaunākiem cilvēkiem. Vecuma grupā starp 20 un 30 gadiem melanoma ir biežākais ļaundabīgais audzējs starp visiem audzējiem šajā vecuma grupā.
Melanoma ir retāk sastopama kā citi ādas vēža veidi, taču tā ir agresīvāka un ar lielāku varbūtību var izplatīties uz citiem orgāniem, tādēļ tik svarīgi to ir atklāt agrīni un ārstēt.
2. Izplatība, cēloņi un riska faktori
Cik aktuāla melanoma ir Latvijā?
Pēdējos gados melanomas gadījumu skaits pieaug visās pasaules valstīs, t.s. arī Latvijā, kur pamata iedzīvotāji ir gaišādainie cilvēki. Daudzās valstīs novēro arī ievērojamu mirstības pieaugumu no šī audzēja, bet daudzās valstīs pateicoties labi attīstītai agrīnai diagnostikai novēro gadījumu skaitu pieaugumu un mirstības samazināšanos. Laika posmā no 1985.gada līdz 2015.gadam melanomas gadījumu skaits ir dubultojies. Mūsdienās Latvijā katru gadu diagnosticē nedaudz vairāk par 200 melanomām.
Melanomas attīstības riska faktori.
Riska faktors ir jebkas, kas palielina cilvēka risku dzīves laikā saslimt ar vēzi. Dažādiem vēžiem ir dažādi riska faktori. Atsevišķi riska faktori, kā piemēram, smēķēšana un ultravioletais (UV) starojums var tikt novērsti, bet citi riska faktori, kā vecums vai audzēju biežums ģimenē nav ietekmējami.
Pat ja cilvēkam ir zināms kāds riska faktors, vai vairāki, tas nenozīmē, ka dzīves laikā attīstīsies melanoma. Daudzi cilvēki ar riska faktoriem tā arī nekad nesaslimst ar melanomu. Toties daži cilvēki var saslimt ar melanomu, neskatoties, ka nav neviena riska faktora.
Svarīgi ir apzināties un zināt riska faktorus, lai varētu samazināt savu risku dzīves laikā saslimt ar melanomu.
Faktori, kuri attiecas uz pašu cilvēku:
= Gaiša āda (indivīdi ar I, II un III ādas fototipiem - gaišādaini, vasarraibumaini un gaišmataini vai rudmataini cilvēki ar gaišām acīm). Cilvēki ar gēniem, kuri nosaka gaišu un rudu matu krāsu, gaišas acis.
= Cilvēki, kuriem daudz dzimumzīmes (nevusi). Dzimumzīmes ir labdabīgi ādas veidojumi. Bērni parasti piedzimst bez dzimumzīmēm un tās veidojas dzīves laikā. Lielākoties dzimumzīmes nerada nekādas problēmas dzīves laikā, taču pastāv neliels risks, ka tās var pārveidoties par melanomu.
= Atipiskas (displastiskas) dzimumzīmes ir līdzīgas normālām dzimumzīmēm, bet tām piemīt atsevišķas melanomai raksturīgas pazīmes. Tās parasti ir lielākas kā citas dzimumzīme ar netipisku formu vai krāsu. Atipiskas dzimumzīmes var būt pārmantotas ģimenē. Neliela daļa no šīm dzimumzīmēm var pārveidoties par melanomu, bet lielākā daļa nekad nekļūs par melanomu.
= Displastisko dzimumzīmju sindroms (atipisko dzimumzīmju sindroms) ir pārmantots sindroms, kad sastopamas daudzas atipiskas dzimumzīmes. Ja vismaz vienam tuvam ģimenes loceklim ir attīstījusies melanoma, tad to dēvē par ģimenes atipisko dzimumzīmju un melanomas sindromu. Cilvēkiem ar šo sindromu ir augsts melanomas attīstības risks dzīves laikā.
= Iedzimtas dzimumzīmes ir tās, kas ir atrodamas uz ādas uzreiz pēc piedzimšanas. Lielākoties bērni piedzimst bez dzimumzīmēm. Dzīves laikā varbūtība, ka šī dzimumzīme pārvērtīsies par melanomu ir no 0-5%, tas atkarīgs no dzimumzīmes lieluma. Jo lielāka iedzimta dzimumzīme, jo lielāks risks. Ja dzimumzīme ir mazāka par plaukstas lielumu, tad risks ir ļoti mazs.
= Ne-melanomas ādas audzēji dzīves laikā (bazalioma, plakanšūnu karcinoma) pašam cilvēkam. Bazaliomai un ādas plakanšūnu karcinomai ir vairāki tie paši riska faktori kā melanomai.
= Melanoma pašam dzīves laikā palielina risku tai atkārtoties citā ādas rajonā.
= Melanoma asins radiniekiem (vecāki, vecvecāki, brāļi, māsas, onkuļi, tantes). Jo tuvāka radniecības pakāpe, jo augstāks risks. Sieva un vīrs nav asinsradinieki! Apmēram 10% cilvēkiem, kuriem ir atklāta melanoma, ģimenē kādam ir bijusi melanoma. Palielinātais risks iespējams ir saistīts ar līdzīgu dzīvesstilu ģimenē (sauļošanās, hobiji saulē), gaišu ādas krāsu, mutācijām, kas tiek pārmantotas ģimenē vai šo visu faktoru kombināciju. Cilvēkiem, kuriem ģimenē kādam ir bijusi melanoma rekomendē regulāri pārbaudīt ādu pie dermatologa, reizi mēnesī pašam veikt ādas apskati un izvairīties no UV apstarojuma dzīves laikā.
= Imūnsistēmas nomākums gan saistībā ar slimībām (limfoma, leikoze, HIV, AIDS), gan orgānu transplantāciju (risks atkarīgs no transplantētā orgāna un laika, kas pagājis kopš transplantācijas (salīdzinoši vislielākais risks ir pacientiem pēc sirds un plaušu transplantācijas)) un ilgstošu imūnsupresīvu terapiju.
= Ģenētiskie stāvokļi, piemēram, xeroderma pigmentosum ir reta ģenētiska slimība, kad ādas šūnas nevar izlabot DNS radušos bojājumus. Šiem cilvēkiem ir lielāks risks saslimt ar jebkuru ādas vēzi, tai skaitā melanomu agrīnā vecumā. Melanoma visbiežāk attīstās tajos rajonos, kas pakļauti saules ietekmei.
= Vecums. Lielākoties melanoma attīstās pēc 50 gadu vecuma. Bet jāatzīmē, ka melanoma ir viens no biežākajiem audzējiem cilvēkiem līdz 30 gadu vecumam. Tiem cilvēkiem, kuriem melanoma ir sastopama ģimenē, parasti tā attīstās agrākā vecumā.
= Dzimums. Vīriešiem melanomu sastop biežāk, bet tas ir atkarīgs arī no vecuma. Līdz 50 gadu vecumam melanoma biežāk sastopama sievietēm, bet pēc 50 gadu vecuma vīriešiem.
Faktori, kuri attiecas uz apkārtējo vidi (šos faktorus dzīves laikā ir iespējams pilnīgi novērst)
= Darbs ārpus telpām (saules apdegumi, piemēram, jūrnieki, dārznieki).
= Hobiji ārpus telpām (saules apdegumi, piemēram, makšķernieki, golfa spēlētāji).
= Mākslīgs UV starojums (solārijs, medicīniskas procedūras, gēla nagu lampas).
= Saules apdegumi bērnībā un jaunībā.
Kas izraisa melanomu?
Neskatoties, ka ir zināmi vairāki riska faktori, nav līdz galam skaidrs kā šie faktori izraisa melanomas attīstību.
Lielākā daļa dzimumzīmju nepārvēršas par melanomu, bet dažas pārvēršas. Zinātnieki ir atraduši gēnus šūnās, kas liek tai transformēties par ļaundabīgu melanomas šūnu. Bet joprojām nav zināms, kāpēc dažiem cilvēkiem dzimumzīmes paliek ļaundabīgas, bet lielākajai daļai nē.
Daži gēni kontrolē šūnas augšanu, šūnas dalīšanos un citi šūnas spēju nomirt:
Audzēju izraisa mutācijas, kas uzkrājas DNS un izraisa onkogēnu pastiprinātu aktivitāti vai audzēja supresorgēnu izslēgšanos.
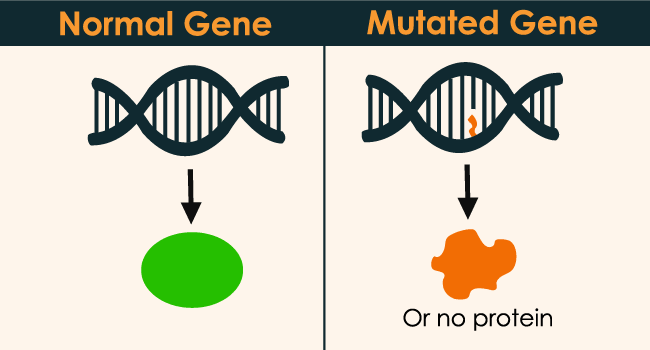
Iegūtas gēnu mutācijas
Lielākoties gēnu izmaiņas melanomas gadījumā ir iegūtas dzīves laikā nevis pārmantotas no vecākiem. Visbiežāk šīs izmaiņas gēnos notiek nejauši bez zināma iemesla. Citos gadījumos šīs izmaiņas gēnos ir provocētas no apkārtējiem faktoriem, kā piemēram, saules ietekmes. UV starojums bojā ādas šūnu DNS, kas kontrolē šūnu augšanu un dalīšanos. Ja šie gēni ir bojāti un nestrādā, tad šūnas kļūst ļaundabīgas. Mutācijas DNS krājas visas dzīves laikā un izmaiņas DNS, kas noved pie melanomas attīstības, ir notikušas jau vairākus gadus pirms melanomas atklāšanas. Līdz ar to ir būtiski izglītot bērnus un jauniešus par saules kaitīgo ietekmi uz ādu.
Visbiežākā mutāciju melanomas gadījumā ir BRAF mutācija, kas atrodama pusei no cilvēku ar melanomu. Var tikt bojāti arī NRAS, CDKN2A un NF1 gēni. Visbiežāk ir bojāts viens gēns.
Ģenētiskās izmaiņas melanomā atšķiras starp melanomām, kas veidojas saules pakļautos rajonos un no saules paslēptās vietās. Saulei paslēptās vietās biežāk sastopamas izmaiņas C-KIT gēnā.
Pārmantotas gēnu mutācijas
Retākos gadījumos mutācijas, kas palielina melanomas risku, tiek pārmantotas. Ģimenes melanomas gadījumā visbiežāk bojāts ir audzēja supresorgēns CDKN2A vai CDK4, kas kontrolē normālu šūnu augšanu.
Cilvēkiem ar xeroderma pigmentosum slimību ir pārmantotas izmaiņas XP gēnā, kas atbild par mutāciju labošanu šūnā.
3. Klasifikācija (veidi, stadijas)
Melanomas formas
Pastāv dažādas melanomas klīniskās formas un bieži audzēja atpazīšana ir atkarīga no audzēja izvietojuma uz ķermeņa ādas.
Melanomas klīniskās formas:
● in situ melanoma
● virspusējās izplatības melanoma
● mezglveida melanoma
● lentigo maligna melanoma
● akrālā lentigiozā (pēdas un plaukstas) un zemnaga melanoma
● reto formu melanomas
In situ melanoma – tā ir visagrākā melanomas jeb 0 stadija, kad audzējs izplatījies tikai ādas virsējā slānī - epidermā. Šo audzēju lokālās recidivēšanās un distālās izplatības risks ir ļoti niecīgs. Un audzēja diagnostika šajā stadijā ir iespējama pateicoties dermatoskopijai. Vizuāli melanoma šajā stadijā neatšķiras no labdabīga pigmentēta veidojuma – dzimumzīmes.
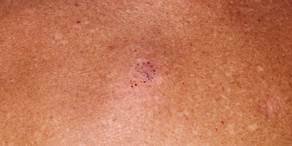
Virspusējā melanoma – visbiežāk novērojamā melanomas forma - ~70%. Parasti attīstās cilvēkiem ar periodiskiem saules apdegumiem dzīves laikā. Novēro jebkurā ķermeņa daļā. Biežāk novēro sievietēm nekā vīriešiem. Tas ir izskaidrojams ar faktu, ka sievietes aktīvāk apmeklē ārstu aizdomu gadījumā un melanoma tiek diagnosticēta šajā stadijā. Šajā stadijā veidojums aug horizontāli (pieaug tā diametrs) un tikai nedaudz vertikāli dziļākos audos. Tieši šai melanomas formai ir raksturīgas ABCDE pazīmes (forma, robežas, krāsa, izmērs, izmaiņas – sīkāk pie Simptomiem).
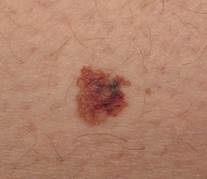
Mezglveida, jeb nodulārā melanoma – aptuveni 15% no visām melanomām. Biežāk novēro vīriešiem nekā sievietēm. Arī attīstās jebkurā ķermeņa daļā, bet nedaudz biežāk uz rumpja, galvas un kakla daļā. Šis melanomas veids kā likums ir apaļš pēc formas, piepacelts virs ādas un ir raksturīga strauja augšana. Šis melanomas veids aug tikai vertikāli (ādas dziļumā) un ir ar vissliktāko prognozi.
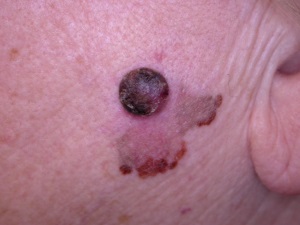
Lentigo maligna melanoma (LMM) – līdz 10-15% no visām melanomām. Šis melanomas veids kā neviens cits ir saistīts ar ilgstošu un kumulatīvu saules ietekmi. Tipiski veidojums novērojams gados vecākiem cilvēkiem saulei pakļautās vietās – seja, apakšstilbi, apakšdelmi. LMM bieži sasniedz lielus izmērus līdz pat padsmit centimetriem diametrā, plakans, neregulāri pigmentēts, neregulārām malām. Veidojumu pavada arī citas hroniskas UV staru izraisītas bojājuma pazīmes (saules lentigo, aktīniskās keratozes, seborejas keratozes, bazaliomas vai plakanšūnu karcinoma). Lentigo maligna melanoma bieži attīstās uz lentigo maligna (melanomas in situ forma) fona.

Akrālās lentiginozās un zemnaga melanoma – gaišādainiem cilvēkiem uz plaukstām un pēdām. Sastopama samērā reti, tie ir 2-3% no visām melanomām. Biežāk tumšādainiem cilvēkiem ar IV, V un VI ādas fototipiem. Kā jau visas melanomas, sākotnēji tā ir kā uzmanību nepiesaistošs neliels traips vai zemnaga pigmentēta līnija.
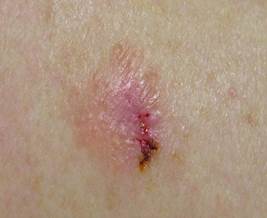
Bezpigmenta, amelanotiskā melanoma – ir audzējs, kuram nav pigmentācijas un kurš vizuāli atgādina sarkanīgu, rozā vai bālganu asimetrisku plankumu, nereti ar neregulārām tumšākām maliņām. Šī audzēja atpazīšanai īpaši noderīga dermatoskopijas pielietošana sakarā ar specifiskām pazīmēm.
Stadijas
Ja tiek pierādīta melanoma, tad pēc izmeklējumu rezultātu saņemšanas, var tikt noteikta precīza audzēja stadija. Stadiju svarīgi zināt, lai izvēlētos labāko ārstēšanās taktiku un arī runājot par dzīves garuma prognozi.
Melanomai var būt 0 stadija (melanoma in situ), I, II, III un IV stadija. Jo lielāka stadija, jo vairāk audzējs izplatījies.
Visbiežāk stadijas noteikšanai izmanto TNM sistēmu, kas balstās uz 3 pamatprincipiem:
Pie katra burta tiek pievienots cipars, kas raksturo sīkākas melanomas detaļas. Jo lielāks cipars, jo tālāk izplatījies audzējs. Atkarībā no pievienotajiem cipariem, veidojas audzēja stadija.
Pastāv klīniskā TNM stadija, ko nosaka pacientu izmeklējot un veicot radioloģiskos izmeklējumus. Klīniskā TNM stadija var mainīties pēc operācijas, kad tiek noteikta patoloģiskā TNM stadija un ir precīzi zināma audzēja izplatība ādā un limfmezglos. Klīnisko TNM stadiju izmanto, lai plānoto terapijas taktiku.
1. Simptomi
Simptomi
Neparastas dzimumzīmes, čūlas, veidojumi, izmaiņas uz ādas var būt melanomas pazīme vai cita ādas vēža simptoms.
Normālas dzimumzīmes
Normālas dzimumzīmes ir vienmērīgi brūnganas, tumšas vai melnas. Tās var būt plakanas vai piepaceltas. Tās var būt apaļas vai ovālas. Lielākoties tās ir mazākas par 6 milimetriem diametrā. Dažas dzimumzīmes var būt jau no dzimšanas, bet lielākā daļa veidojas bērnībā un agrīnā pieaugušo vecumā. Visas dzimumzīmes, kas parādās vēlāk dzīves laikā ir jāparāda dermatologam. Dzimumzīmes lielākoties visu dzīvi paliek tādā pašā izmērā, formā un krāsā kā sākotnēji parādījušās. Atsevišķas dzimumzīmes dzīves laikā var pazust. Visiem cilvēkiem ir dzimumzīmes un lielākoties tās ir nekaitīgas. Bet ir svarīgi laicīgi pamanīt izmaiņas dzimumzīmes izmērā, krāsā, formā un tekstūrā, kas varētu norādīt uz melanomas attīstību.
● Melanoma savas attīstības sākumā ir pilnīgi bez simptomiem. Melanomai progresējot parādās, ādas izmaiņas un dažādas sajūtas.
● Nepieciešams pievērst uzmanību sekojošām ādas veidojuma izmaiņām (ABCDE pazīmes):
○ A - Forma – asimetrija (vienai veidojuma mala nav vienāda ar otru)
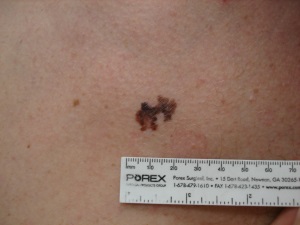
○ B - Robežas – neregulāras, nenoteiktas, izplūdušas
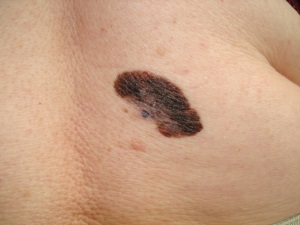
○ C - Krāsa – nevienmērīga, gaišāki, tumšāki rajoni, var būt arī sarkani, zilgani, balti rajoni
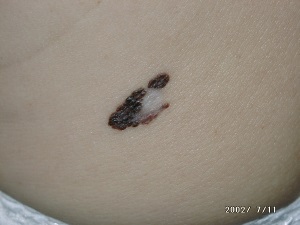
○ D - Izmērs – lielāka par 6 mm. Retāk melanoma var būt mazāka par 6 mm
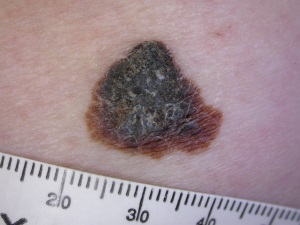
○ E - Veidojuma izmaiņas – dzimumzīme pēdējā laikā maina savu formu, krāsu, tekstūru, kļūst lielāka, bez noteiktām robežām, izčūlo
○ 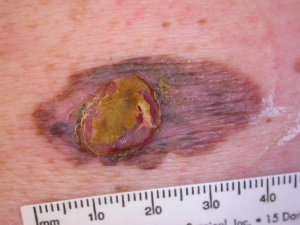
Ja uz ādas veidojuma parādās kreveles, čūlas, mitrošana, asiņošana no veidojuma virsmas vai veidojums sāk niezēt, sāpēt vai sūrstēt, kā arī ja veidojums atšķiras no pārējiem ādas veidojumiem (‘’neglītā pīlēna’’ pazīme) griežaties pie dermatologa.
Atcerieties, ka retos gadījumos melanoma var attīstīties ne tikai uz ādas, bet arī zem nagiem, mutē un pat acs tīklenē. Griežaties pie ārsta, ja rodas sūdzības vai pamanāt izmaiņas.
2. Izmeklēšanas metodes
Ādas pašizmeklēšana
Svarīgi ir pazīt savu ādu, lai agrīnā stadijā atklātu melanomu. Iemācieties pazīt savus ādas veidojumus, piemēram, dzimumzīmes, plankumus, raupjumus un citas pazīmes, lai laicīgi pamanītu jebkādas izmaiņas. Ārsti iesaka pārbaudīt savu ādu vienu reizi mēnesī. Labākā vieta ādas pašizmeklēšanai ir labi apgaismota istaba ar lielu spoguli. Lai apskatītu grūti sasniedzamas vietas, piemēram, kāju aizmuguri, izmantojiet rokas spoguli.
Jāpārbauda visi ķermeņa apvidi, ieskaitot plaukstas un pēdas, galvas ādu, ausis, nagus un muguru. Draugi un ģimenes locekļi var palīdzēt ar pārbaudi, īpaši grūti redzamās vietās, piemēram, galvas ādā un mugurā.
Noteikti parādiet savam ārstam jebkuras jūs satraucošas vietas un lūdziet ārstam apskatīt vietas, kuras jums var būt grūti izvērtēt.
Jebkuri jauni vai izmainīti ādas veidojumi, kas ir mainījušies pēc izmēra, formas vai krāsas, jāpārbauda pie ārsta.
Melanoma var izskatīties dažādi. Galvenās brīdinājuma pazīmes ir jauns veidojums, plankums vai izaugums, kas ar laiku kļūst lielāks, vai čūla, kas nesadzīst dažu nedēļu laikā, bieža asiņošana, nieze, jutīgums, sāpes.

Ādas pārbaude pie dermatologa
Regulāras ādas pārbaudes pie dermatologa ir īpaši svarīgas cilvēkiem ar paaugstinātu melanomas risku, piemēram, cilvēkiem ar novājinātu imūnsistēmu vai cilvēkiem ar ģenētiskām saslimšanām, piemēram, ģimenes melanomu vai xeroderma pigmentosum (XP). Vaicājiet dermatologam cik bieži jums vajadzētu pārbaudīt savu ādu.
Anamnēze un fizikālā izmeklēšana
Parasti pirmais ko dara ārsts ir uzdod jautājumus par simptomiem, piemēram, kad pamanījāt šo veidojumu uz ādas, vai tā izmērs vai izskats ir mainījies, vai tas ir sāpīgs, niezošs vai asiņo. Jums var tikt vaicāts par melanomas riska faktoriem (ieskaitot saules apdegumus un sauļošanās paradumus), vai jums vai jūsu ģimenei ir bijusi melanoma un vai jums ir kādas citas ādas slimības.
Fizikālā pārbaudē ārsts novērtēs veidojuma izmēru, formu, krāsu un tekstūru un vai tas asiņo, sulo vai veido kreveli. Tiks pārbaudīti arī citi veidojumi uz ādas, kas varētu būt saistīti ar melanomu (vai citām ādas slimībām).
Ārsts var arī taustīt limfmezglus, kas ir neliela zirņa lieluma limfas kolektori zem ādas noteiktās ķermeņa vietās. Melanoma var izplatīties uz limfmezgliem. Ja melanoma izplatās uz limfmezgliem, tad limfmezgli var būt sataustāmi kā cieti, blīvi dažāda lieluma veidojumi zem ādas.
Ja jūs esat apmeklējis savu ģimenes ārstu un viņam ir aizdomas par melanomu, jūs tiksiet nosūtīts pie dermatologa (ārsta, kas specializējas ādas slimībās), kurš rūpīgāk apskatīs attiecīgo zonu.
Lielākā daļa dermatologi izmanto metodi, ko sauc par dermatoskopiju (kabatas lieluma palielināmā lēca), lai sīkāk izpētītu ādas veidojumu. Dermatoskopijas laikā var uzņemt arī digitālo fotoattēlu no veidojuma.
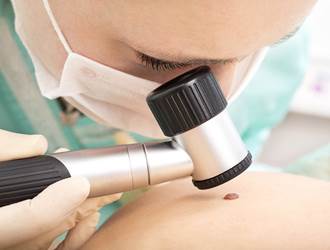
Ādas biopsija
Ja ir aizdomas par melanomu, tad tiks paņemts gabaliņš vai viss veidojums un nosūtīts uz laboratoriju, lai to pārbaudītu zem mikroskopa. To sauc par ādas biopsiju.
Pastāv dažādi ādas biopsijas veidi. Biopsijas veida izvēle atkarīga no ādas vēža veida, novietojuma uz ķermeņa, lieluma un citiem faktoriem. Jebkura biopsija, visticamāk, radīs vismaz nelielu rētu.
Ādas biopsijas tiek veiktas, izmantojot lokālo anestēziju (atsāpinošs medikaments), kas tiek injicēts aizdomīgajā rajonā ar nelielu adatu. Jūs, iespējams, jutīsiet nelielu dedzināšanu injekcijas vietā, bet biopsijas laikā jums nevajadzētu just nekādas sāpes.
Aizdomu gadījumā pigmentētu veidojumu drīkst pakļaut tikai biopsijai. To nedrīkst apstrādāt ar kriodestrukciju (šķidro slāpekli vai jebkuru citu aukstuma aģentu), veikt elektrokoagulāciju, kiretāžu, destrukciju ar lāzeri vai jebkādiem lokālas darbības destruējošiem līdzekļiem (piemēram, struteņu sulu vai tinktūru, pretkārpu līdzekļiem).
Nepareiza materiāla paņemšana vai ārstēšana bez pierādītas diagnozes melanomas gadījumā var būt liktenīga.
Pareizi veiktas biopsijas laikā pigmentveidojums tiek izņemts visā tā dziļumā, ietverot epidermu, dermu un augšējos zemādas taukaudus.
Nokasījuma biopsija ir metode, kurā ar nelielu ķirurģisku nazīti nokasa veidojuma virskārtu. Asiņošana no biopsijas vietas tiek apturēta, uzklājot ziedi vai ķīmisku vielu, kas aptur asiņošanu. Parasti neizmanto melanomas gadījumā
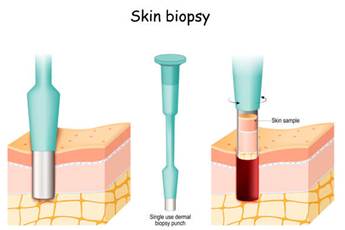
Punch biopsija ir procedūra, kurā ārsts izmanto skalpeli, kas izskatās kā mazs aplītis, lai paņemtu dziļāku ādas paraugu. Ārsts rotē skalpelīti iekšā veidojumā, līdz tas ierotē dziļākos ādas slāņos. Paraugs tiek paņemts un biopsijas vietas malas parasti tiek sašūtas kopā.
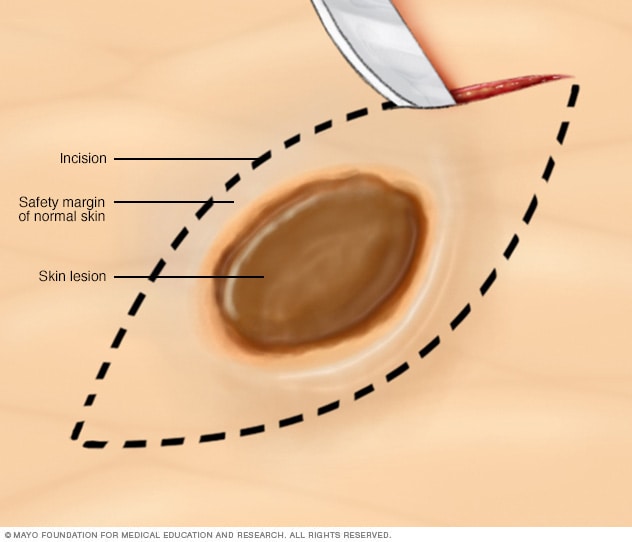
Ja aizdomas, ka audzējs ieaug dziļākos ādas slāņos, tad nepieciešams veikt ekscīzijas biopsiju. Ekscīzijas biopsijas gadījumā tiek noņemts viss audzējs, bet incīzijas biopsijas gadījumā tiek noņemta audzēja daļa. Šīm biopsijām tiek izmantots skalpelis un brūces malas tiek sašūtas. Audzēja paraugi tiek nosūtīti uz laboratoriju, kur tos zem mikroskopa izpēta ārsts-patologs.
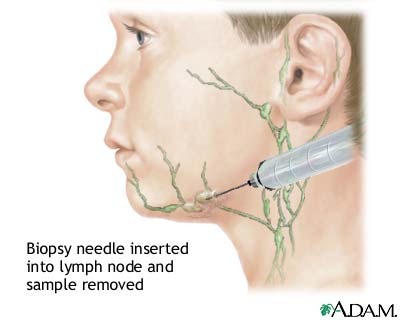
Limfmezgla biopsija
Melanomas mēdz izplatīties uz blakus esošajiem limfmezgliem (zirņa lieluma limfas kolektori zem ādas). Ja ārsts satausta palielinātu, blīvu limfmezglu netālu no audzēja atrašanās vietas, tad būs nepieciešama šī limfmezgla biopsija, lai saprastu vai limfmezglā ir nokļuvušas audzēja šūnas.
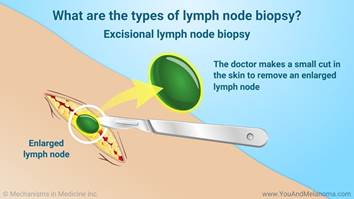
Biopsija no citiem rajoniem
Atsevišķos gadījumos melanoma var tikt atklāta jau IV stadijā, kad tā ir izplatījusies uz citiem orgāniem. Tādos gadījumos biopsija var tikt paņemt no orgānu metastāzēm.
Melanomas parauga izmeklēšana
Biopsijas paraugi tiek nosūtīti histoloģiskai izmeklēšanai uz laboratoriju. Ārsts patologs apskata audu paraugu zem mikroskopa un nosaka vairākus svarīgus mērījumus:
• Melanomas invāzijas dziļumu milimetros, ko sauc par Breslova indeksu - mēra mm ar decimāldaļu aiz komata. Invāzija līdz 0.76 mm – labvēlīga pazīme, invāzija >0.76 mm – nelabvēlīga pazīme.
• Melanomas invāzijas dziļums pēc Klārka - līdz kuram ādas slānim ir šūnu invāzija. Šūnu invāzija dermā un dziļāk prognostiski ir nelabvēlīga pazīme.
• Ir vai nav veidojumam virsmas izčūlojums. Izčūlojuma klātbūtne ir nelabvēlīga pazīme.
• Dalās vai nedalās šūnas – mitožu skaits 1 mm2. Daudz mitozes ir prognostiski nelabvēlīgs faktors.
• Ir vai nav robeža ar veseliem audiem platumā un dziļumā.
• Ir vai nav mikrosatelīti. To klātbūtne ir nelabvēlīga pazīme.
• Invāzija ap ādas asins kapilāriem un nerviem. Tās klātbūtne ir nelabvēlīga pazīme.
Gēnu testēšana
Melanomas paraugs var tikt testēts uz BRAF gēna mutāciju. Apmēram pusei no melanomām tiek atrastas mutācijas BRAF gēnā. Tādos gadījumos var tikt piedāvāta mērķterapija jeb BRAF inhibitori (sīkāk pie Ārstēšanas).
Radioloģiski izmeklējumi
Radioloģiski izmeklējumi tiek izmantoti, lai izvērtētu vai melanoma nav izplatījusies uz blakus esošajiem limfmezgliem vai citiem orgāniem. Šie izmeklējumi nav nepieciešami agrīnas melanomas gadījumā, kad melanomas izplatīšanās risks ir niecīgs. Radioloģiskus izmeklējumus izmanto arī, lai novērotu pacientus pēc terapijas beigām, lai izvērtētu audzēja atgriešanos (recidīvu).
Plaušu rentgens
Palīdz izvērtēt vai melanoma nav izplatījusies uz plaušām. Plaušu rentgena vietā labāk izmantot datortomogrāfiju, jo tai ir lielāka jutība nelielu audzēja metastāžu atrašanā.
Ultrasonogrāfija
Ultrasonogrāfija izmanto skaņu viļņus, lai radītu orgānu atainojumu uz ekrāna. Ultrasonogrāfiju izmanto, lai izvērtētu limfmezglus netālu no melanomas atrašanās vietas. Ultrasonogrāfija ir ātrs un nekaitīgs izmeklējums, kur netiek izmantota radiācija. Citreiz ultrasonogrāfijas kontrolē tiek veiktas limfmezglu vai aknu metastāžu biopsijas.
Datortomogrāfija
Datortomogrāfija jeb kompjūtertomogrāfija (CT) izmanto rentgenstarojumu, lai iegūtu orgānu izvietojuma un izskata bildes. Nepieciešama, lai noskaidrotu melanomas izplatību un izvērtētu terapijas efektu. Ar CT palīdzību iespējams izvērtēt blakus esošos limfmezglus un saprast vai melanoma nav izplatījusies uz aknām, plaušām vai citiem orgāniem. CT nepieciešams veikt ar kontrastvielu, ja vien nav alerģijas uz kontrastvielu vai slikti nieru rādītāji. Atsevišķos gadījumos CT var tikt izmantots, lai veiktu orgānu metastāžu biopsiju.
Magnētiskā rezonanse (MR vai MRI)
Līdzīgi kā datortomogrāfija arī magnētiskā rezonanse ļauj izvērtēt detalizēti iekšējos orgānus. Magnētiskās rezonanses gadījumā tiek izmantoti radio viļņi, ne rentgenstarojums. Magnētiskās rezonanses gadījumā vēnā tiek ievadīta kontrastviela, ko sauc par gadolīniju. Magnētisko rezonansi visbiežāk izmanto, lai izvērtētu aknas, galvas un muguras smadzenes pirms ķirurģiskas terapijas.
Pozitronu emisijas tomogrāfija / datortomogrāfija (PET/CT)
Izmeklējuma laikā vēnā tiek ievadīts radioaktīvs izotops kopā ar glikozes molekulu. Melanomas šūnas, kas uzsūc glikozi, uzsūc arī šo radioaktīvo izotopu, ko uztver PET kamera. Izplatītas melanomas gadījumos PET/CT tiek lietots, lai izvērtētu melanomas izplatību organismā.
Asins analīzes
Asins analīzes neizmanto, lai pierādītu melanomu, bet atsevišķas analīzes var tikt kontrolētas, īpaši izplatītas melanomas gadījumā. Pirms terapijas bieži vien tiek paņemts tāds rādītājs, ko sauc par laktātdehidrogenāzi (LDH). Ja melanoma ir izplatījusies uz citiem orgāniem (IV stadija) augsts LDH līmenis var norādīt uz potenciāli sliktāku terapijas efektu. Citas asins analīzes tiek nozīmētas un kontrolētas, ja pacientam tiek nozīmēta imūnterapija, mērķterapija vai ķīmijterapija.
Šis skatījums balstīts dažādos medicīnas žurnālos publicētos rakstos un pētījumos, kā arī profesionālajā pieredzē. Šiem ieteikumiem ir tikai informatīvs raksturs, šī nav informācija, uz kuras pamata varētu apšaubīt jūsu ārstējošā ārsta spriedumus un slēdzienus. Jūsu ārstam var būt nopietns pamatojums tam, ka jūsu ārstēšanas plāns atšķiras no šeit ieteiktās kārtības. Nekautrējieties jautāt, kāpēc jūsu ārsts ir izvēlējies tieši šādu ārstēšanas plānu.
Melanomas ārstēšanā izmanto vairākas metodes vai to kombināciju, tādas kā operāciju, staru terapija, mērķterapija, imūnterapija un ķīmijterapiju.
1. Ķirurģiskā ārstēšana
Ķirurģiska ārstēšana ir viena no galvenajām ārstēšanas metodēm un bieži vien mazas stadijas tiek izārstētas, izmantojot tikai operāciju.
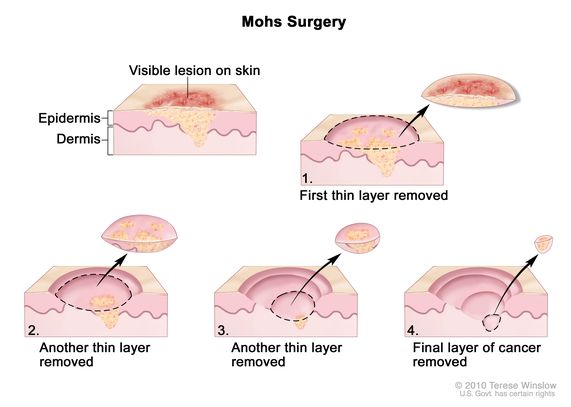
Retos gadījumos, kad melanoma ir uz pirksta un ir ieaugusi dziļumā, ir nepieciešama pirksta amputācija.
Limfmezglu disekcija
Limfmezglu disekcijas gadījumā ķirurgs izgriež visus blakus melanomas vietai esošos limfmezglus. Piemēram, ja melanoma ir uz kājas, tad tiek izgrieztie cirkšņa limfmezgli, jo tie ir limfmezgli uz kuriem melanomas šūnas izplatītos pirmkārt.
Limfmezglu disekcija tiks veikta gadījumos, kad limfmezgli ir palielināti, vai veicot limfmezglu biopsiju tiek atklātas melanomas šūnas. Ja limfmezgli nav palielināti, tad tiks veikta sargmezgla biopsija (sīkāk pie Diagnostikas). Ja sargmezglā neatrod audzēja šūnas, tad limfmezglu disekcija netiek veikta. Ja sargmezglā atrod melanomas šūnas, tad tiek rekomendēta limfmezglu disekcija.
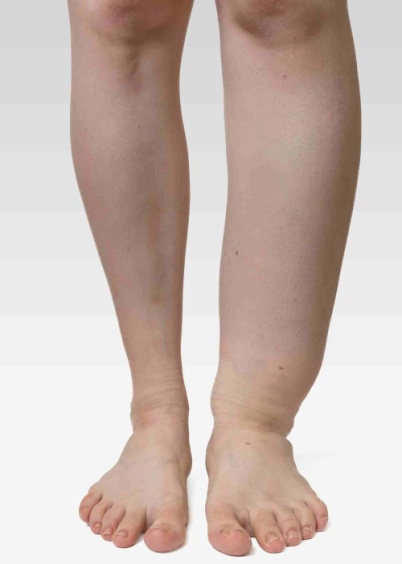
Limfmezglu disekcija var veicināt limfedēmas attīstību. Limfedēma ir limfas plūsmas traucējumi rokās un kājās, kas izpaužas ar tūsku. Limfedēma var veidoties, ja operācijas laikā ir izņemti vairāki limfmezgli. Smagākos gadījumos šajos rajonos var attīstīties ādas infekcijas, tautā sauktas par ‘’rozi’’.
2. Staru terapija
Staru terapija ir metode, kuras pamatā ir virspusēju rentgenstaru vai elektronu staru kūļa iedarbība uz audzēja šūnām.
Visbiežāk tiek pielietota:
● nelielas, agrīnas melanomas ārstēšanā, ja operācija nav iespējama
● pēc operācijas retos gadījumos, piemēram, desmoplastiskas melanomas gadījumā
● pēc limfmezglu disekcijas, ja daudzos limfmezglos atrastas melanomas šūnas, lai samazinātu recidīva risku
● lai ārstētu ādas melanomas vai limfmezglu recidīvu pēc operācijas, lai samazinātu melanomas izplatīšanās varbūtību
● sāpju mazināšanai (biežāk kaulos lokalizētām metastāzēm). Tādos gadījumos to dēvē par paliatīvu staru terapiju. Paliatīva staru terapija nevar izārstēt melanomu, bet tikai samazināt tās radītos simptomus.
Staru terapija tiek raidīta no ierīces, kas atrodas nelielā attālumā no pacienta. Tas ir līdzīgi kā rentgena uzņemšana, tikai saņemot lielāku radiācijas devu. Cik ilgi un cik bieži tiks nozīmēta staru terapija, ir atkarīgs no staru terapijas iemesla. Staru terapija var aizņemt dažas dienas līdz vairākas nedēļas. Mūsdienās ir pieejamas jaunas saudzīgākas ārējās distances staru terapijas metodes, tādas kā trīs dimensionāla konformāla staru terapija (3D-CRT), intensitātes modulēta staru terapija (IMRT) un stereotaktiska staru terapija (SBRT). Ar šīm metodēm var tikt ārstētas plaušu, aknu metastāzes, tādejādi samazinot staru terapijas kaitīgo efektu uz veselajiem audiem. Parasti šīs metodes izmanto mazām audzēja metastāzēm, kad operācija nav iespējama.
Biežākās staru terapijas blaknes ir:
● starotajos apvidos āda kļūst plānāka, atrofiska;
● apmatojuma pazušana apstarotajā rajonā;
● teleangektāciju veidošanās (lokāli mazo asinsvadu paplašināšanās);
● reti audu lokāla nekroze (atmiršana).
Staru terapija galvas smadzeņu metastāzēm var radīt atmiņas problēmas, galvassāpes, domāšanas problēmas un samazināt libido.
Papildus informāciju par staru terapiju lasiet ‘’Distances staru terapija’’.
3. Medikamentoza ārstēšana
Mērķterapija
Šai medikamentu grupai darbības pamatā, kā nosaukums rāda, ir iedarbība uz noteiktu “mērķa” molekulu audzēja šūnās.
Dažādu šūnai nozīmīgu pamatprocesu norisē – augšana, dalīšanās, bojāeja - ir nozīme šūnās esošām molekulām. To bojājuma (mutācijas) gadījumā audzēja šūnas iegūst spēju nekontrolēti augt un dalīties.
Pirms medikamenta izvēles ir nepieciešams apstiprināt mutācijas esamību audzēja šūnās. Gēnu mutācijas, kuru noteikšanai ir klīniska nozīme melanomas pacientiem ir:
● BRAF gēna mutācija
● MEK gēna mutācija
● C-KIT gēna mutācija
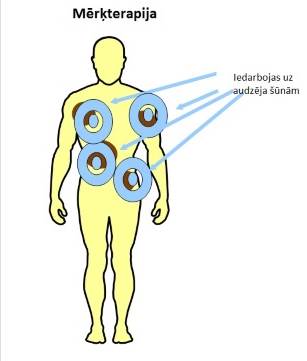
Imūno kontrolpunktu inhibitori
Svarīgs imūnas sistēmas uzdevums ir neuzbrukt veselajām organisma šūnām. Lai to nodrošinātu, imūnā sistēma ir ar izslēgtiem ‘’kontrolpunktiem’’ – proteīniem uz imūnās sistēmas šūnu virsmas. Brīdī, kad šie proteīni tiek ieslēgti, imūnā sistēma var uzsākt imūno atbildes reakciju. Melanomas šūna citreiz izmanto šo kontrolpunktu izslēgšanu, lai izvairītos no imūnās sistēmas uzbrukuma. Medikamenti, kas ietekmē šos kontrolpunktus, var aktivizēt imūno sistēmu un likt tai uzbrukt audzēja šūnām.
Imūnterapijas blakus parādības
Imūnterapijas biežākās blakus parādības ir nogurums, klepus, slikta dūša, caureja, samazināta apetīte, locītavu sāpes un nieze.
Citas retākas, bet nopietnākas blaknes:
Sīkāk par imūnterapijas blaknēm "Imūnterapijas blaknes, rokasgrāmata pacientiem".
Ķīmijterapija
Ķīmijterapija ir ārstēšanas metode ar pret-audzēja zālēm, kas var tikt ievadītas vēnā vai lietotas tablešu veidā. Šie medikamenti nokļūstot asinīs, ceļo pa visu organismu un iznīcina šūnas, kas izplatījušās ārpus ādas.
Ķīmijterapiju nozīmē gadījumos, kad citas terapijas metodes vairs nedarbojas. Ķīmijterapiju parasti neizmanto kā pirmo terapijas metodi, jo imūnterapija un mērķterapija ir efektīvākas metodes par ķīmijterapiju melanomas ārstēšanā. Ķīmijterapija melanomas gadījumā nav tik efektīva kā citu audzēju gadījumā, bet atsevišķiem pacientiem ķīmijterapija var samazināt melanomas metastāžu izmērus.
Dažus medikamentus nozīmē vienus pašus, bet citus ķīmijterapijas medikamentus mēdz kombinēt. Nav pārliecinošu datu, ka kombinācija būtu efektīvāka par viena paša ķīmijterapijas medikamenta nozīmēšanu, bet tas var palielināt blakus parādību skaitu.
Ķīmijterapija tiek nozīmēta ciklu veidā, lai organisms starp ķīmijterapijas kursiem var paspēt atjaunoties. Parasti ķīmijterapija tiek nozīmēta 1 līdz 4 nedēļu režīmā.
Sīkāk par ķīmijterapiju ‘’Jautājumi un atbildes par ķīmijterapiju’’ un ķīmijterapijas ABC.
Ķīmijterapijas blakus parādības
Ķīmijterapija nogalina šūnas, kas ātri dalās. Tādas ir audzēja šūnas, bet arī atsevišķas organisma veselās šūnas. Līdz ar to ķīmijterapija ietekmē arī veselās organisma šūnas, radot blakus parādības.
Ķīmijterapijas blaknes ir atkarīgas no ķīmijterapijas medikamenta un terapijas ilguma. Biežākās blaknes:
Ķīmijterapija var arī ietekmēt asins šūnas:
Citas blaknes var būt specifiskas konkrētam ķīmijterapijas medikamentam:
Lielākā daļa blakus parādības izzūd neilgi pēc ķīmijterapijas pabeigšanas. Atsevišķas blaknes var saglabāties ilgstoši un nepāriet, kā piemēram, cisplatīna un paklitaksela izraisīta neiropātija. Daudzas blakus parādības ir novēršamas. Kā, piemēram, sliktas dūšas un vemšanas gadījumā profilaktiski var lietot pret vemšanas zāles, ko rekomendējis onkologs ķīmijterapeits.
Informējiet par blakus parādībām savu ārstējošo onkologu vai onkoloģijas medmāsu, lai laicīgi varētu tik nozīmēta atbilstoša blaknes samazinoša terapija.
1. Dzīvesveids, fiziskās aktivitātes
Kā novērst melanomu?
Nav droša veida kā pasargāt sevi no melanomas. Daži riska faktori kā vecums, dzimums un ģimenes anamnēze nav ietekmējami. Bet ir atsevišķi preventīvi pasākumi, kurus ievērojot, var samazināt melanomas attīstības risku.
Lai samazinātu melanomas attīstības risku, svarīgākais ir UV starojuma ietekmes samazināšana uz ādu. Izvairieties no saules tiešas ietekmes uz ādu. Valkājiet cepures, saulesbrilles, apģērbu, kas nosedz ādu, nesauļojieties, neuzturieties tiešos saules staros dienas vidū, kad saules UV starojums ir visspēcīgākais. Ja nepieciešams pavadīt laiku ārā, atrodoties saules staros, lietojot UV aizsargkrēmus ar SPF filtru vismaz 20-30, bet indivīdiem ar augstu risku – saules aizsargkrēmu ar SPF 50+. Saules aizsargkrēmu atkārtoti uzklājiet uz ādas ik pēc 2-3 stundām vai pēc peldēšanās vai intensīvas svīšanas.
Ēnā UV starojuma koncentrācija ir zemāka nekā saulē. Ja vien iespējams, uzturieties ēnā.
Daudzi cilvēki domā, ka solāriji un UV lampas (ko izmanto gēla manikīra/pedikīra veidošanā) ir nekaitīgas. Tā tas nav. Jau sen ir pierādīta solārija un UV lampu kaitīgā un kancerogēnā ietekme uz ādu, palielinot ne tikai melanomas, bet arī citu ādas audzēju attīstības risku.

Bērni daudz ilgāku laiku mēdz uzturēties tiešos saules staros, kas var izraisīt ādas apdegumus un ādas šūnu bojājumu. Jau no bērnības bērni jāizglīto par saules radītiem ādas bojājumiem un jāievēro visi aizsardzības principi, kad bērni uzturas saulē.

Regulāri apskatot savu ādu var laicīgi pamanīt izmaiņas dzimumzīmēs vai jaunu veidojumu parādīšanos uz ādas. Vajadzētu veikt regulāru ādas pašizmeklēšanu vai doties pie dermatologa, lai tas apskata visas dzimumzīmes un piefiksē aizdomīgās vietas, kuras nepieciešams kontrolēt rūpīgāk.
Novājināta imūnsistēma palielina risku saslimt ar melanomu, un tādos gadījumos tā var būt grūtāk ārstējama. Inficēšanās ar HIV var novājināt imūnsistēmu. Izvairīšanās no inficēšanās ar HIV, piemēram, nelietojot intravenozas narkotikas un seksuālu attiecību laikā lietojot prezervatīvu, var arī samazināt risku saslimt ar melanomu un daudziem citiem vēža veidiem. Cilvēkiem, kuriem ir bijusi orgānu transplantācija vai ir kāda autoimūna saslimšana, nepieciešams ilgstoši lietot medikamentus, kas nomāc imūno sistēmu, ir palielināts melanomas attīstības risks. Melanomas risks šiem cilvēkiem ir neliels, salīdzinot ar šo medikamentu lietošanas ieguvumu.
2. Papildus rekomendācijas
● Veido savu ēdienkarti sabalansētu – ik dienas savā ēdienkartē iekļauj dārzeņus, augļus un ogas, pilngraudu produktus, pākšaugus, dzer ūdeni. Gatavojot ēdienu, izmanto tvaicēšanu, sautēšanu un vārīšanu. Ierobežo uzņemtā sāls un cukura daudzumu. Vairāk par uztura ieteikumiem skatīt šeit.
● Esi fiziski aktīvs vismaz 30 minūtes katru dienu - ej garās pastaigās, peldi, skrien! Sīkāku informāciju meklējiet šeit.
● Atmet smēķēšanu!
● Pārdomā savus alkohola lietošanas paradumus un, ja nepieciešams, ierobežo alkohola lietošanas biežumu un daudzumu. Ja saproti, ka alkohola lietošanas paradumos ir nepieciešamas izmaiņas, vērsies pēc palīdzības pie narkologa vai sava ģimenes ārsta.
Ja ir kaut nelielas aizdomas par melanomu, jādodas pie dermatologa vai ķirurga. Ģimenes ārsts var pieteikt dermatologa vai ķirurga konsultāciju zaļā koridora ietvaros iestādēs, kur šis pakalpojums ir pieejams. Pacients var griezties arī pie jebkura dermatologa, lai veiktu dermatoskopiju.
Rīga
● SIA “Rīgas Austrumu klīniskās universitātes slimnīcas” klīnika “Latvijas Onkoloģijas centrs”
Hipokrāta iela 4, Rīga;
Zaļā koridora tālrunis - 67042264 vai 20375600 (pacientu var pieteikt tikai ģimenes ārsts)
○ Reģistratūras tel. 67042194
www.aslimnica.lv
● P. Stradiņa Klīniskās universitātes slimnīca
Pilsoņu iela 13, Rīga;
Zaļā koridora tālrunis - 67095393 vai 25650310 (pacientu var pieteikt tikai ģimenes ārsts)
○ Reģistratūras tel. 67069280
www.stradini.lv/
Liepāja
= SIA "Liepājas reģionālā slimnīca"
Slimnīcas ielā 25, Liepājā
o Reģistratūras tel. 63403231
www.liepajasslimnica.lv
Daugavpils
● Daugavpils Reģionālā slimnīca
Vasarnīcu iela 20, Daugavpils
Reģistratūras tel. 65422419
www.slimnica.daugavpils.lv/